In Teil I gaben wir einen Überblick über die Bekämpfung der COVID-19-Pandemie aus globaler Sicht. In Teil II werden wir die notwendigen Gesundheitsmaßnahmen ausführlicher erörtern. Teil III wird die physischen, wirtschaftlichen, wissenschaftlichen und politischen Veränderungen darstellen, die erforderlich sind, um diese Maßnahmen auf globaler Ebene umzusetzen.
Gesundheitsversorgung schwerer Fälle
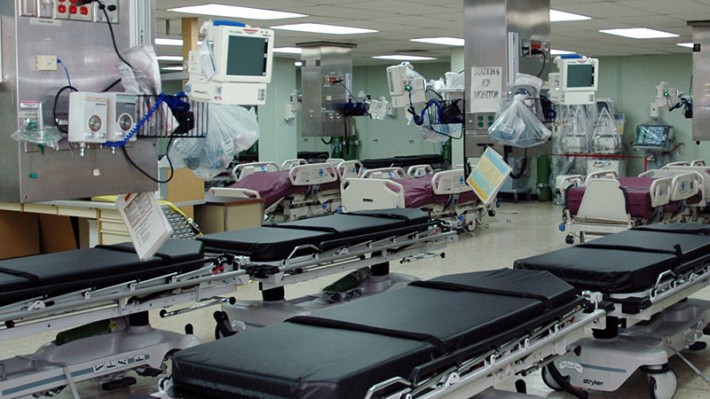
Krankenhäuser
Ein wichtiger Faktor beim Bau neuer Krankenhäuser ist der Strom-, Wasser-, Sanitär- und Transportbedarf. Nimmt man die Vereinigten Staaten als Fallstudie, so wären zusätzliche 575.000 Krankenhausbetten erforderlich, um den nationalen Durchschnitt auf 4,5 Betten pro 1.000 Menschen anzuheben. Laut einem Bericht der U.S. Energy Information Administration (EIA) aus dem Jahr 2007 verbrauchten die größten 3.040 Krankenhäuser mit etwa 915.000 Betten (zum Zeitpunkt der Studie) etwa 134 Billionen Wattstunden Energie pro Jahr: 57 Billionen Wattstunden in Form von Elektrizität (57 Mrd. kWh) und der Rest in Form von Erdgas, Fernwärme und Heizöl.
Nach Maßgabe dieser Zahlen würden Krankenhäuser mit zusätzlichen 575.000 Betten etwa 36 Mrd. kWh Strom pro Jahr benötigen. Hierzu bräuchte man zusätzliche Kraftwerke mit einer Leistung von 5.000 MW bei einem Kapazitätsfaktor von 80%, entsprechend fünf großen Kernreaktoren. Dabei ist der Erdgasbedarf noch nicht einmal berücksichtigt.
Im gleichen Bericht schätzte die EIA, daß die 3.040 großen Krankenhäuser in den USA 503 Mio. Kubikmeter Wasser pro Jahr verbrauchen. Krankenhäuser mit zusätzlichen 575.000 Betten würden zusätzlich 317 Mio. Kubikmeter pro Jahr benötigen. Um die Perspektive zu verdeutlichen: Die größte geplante Entsalzungsanlage der Welt in Saudi-Arabien würde etwa 378 Mio. Kubikmeter entsalztes Wasser pro Jahr liefern.
Um weitere weltweit 15 bis 20 Mio. Krankenhausbetten verfügbar zu machen – d.h. die Versorgung mit Krankenhausbetten weltweit auf das Hill-Burton-Niveau von 35 Mio. Krankenhausbetten anzuheben – wären etwa 100.000 MW an Kraftwerkskapazität erforderlich, die von 100 großen Kernreaktoren oder etwa 2.000 kleinen modularen Kernkraftwerken geliefert werden könnten. Der weltweite Wasserbedarf für diese neuen Krankenhäuser würde jährlich etwa 15 Mrd. Kubikmeter Wasser erfordern, was etwa der Hälfte des Wasservolumens des Drei-Schluchten-Staudamms entspricht.
Krankenhausbetten sind ohne Ärzte und Pflegepersonal nicht sehr viel nutze. Die Coronakrise hat jedoch dazu geführt, daß bereits im Ruhestand befindliche Pflegekräfte wieder in den Beruf zurückkehren, und Medizinfakultäten bieten Studenten im letzten Studienjahr eine vorgezogene Approbation an, wenn sie bereit sind, sofort als Ärzte tätig zu werden. Genauso sollten flexible Gesundheitsmitarbeiter ermutigt werden, in anderen Regionen und Ländern der Welt zu arbeiten.
Beatmungsgeräte
Rechnet man die heute verfügbaren Zahlen für die Behandlung von COVID-19-Patienten benötigten Beatmungsgeräte auf die heutige Weltbevölkerung hoch, ergibt sich ein Bedarf von bis zu 10 Millionen Beatmungsgeräten, davon schätzungsweise jeweils 1 Million in Afrika, Lateinamerika und Indien.
Persönliche Schutzausrüstung
Persönliche Schutzausrüstungen sind in allen Gesundheitseinrichtungen erforderlich, um zu verhindern, daß infizierte Patienten das Virus an die Beschäftigten oder andere Patienten übertragen. Dazu gehören Handschuhe, Atemschutzgeräte und -masken, Gesichtsvisiere, Schutzbrillen, Kittel, Haarschutzhauben und Ganzkörperanzüge. Ohne hochwertige N95-Masken (oder gleichwertige Produkte) besteht für die Beschäftigten ein hohes Risiko, sich selbst mit der Krankheit anzustecken. Der derzeitige Mangel an diesen Produkten hat zu exorbitanten Preissteigerungen und Spannungen zwischen den betroffenen Ländern geführt, die versuchen, sich auf dem Weltmarkt mit Geboten gegenseitig auszustechen.
Eine sofortige Umrüstung von industriellen Herstellern ist erforderlich, um die Versorgung mit Schutzausrüstungen sicherzustellen.
Die räumliche Aufteilung von Krankenhäusern oder anderen Pflegeeinrichtungen kann einen erheblichen Einfluß auf die Menge der benötigten Schutzausrüstung haben. Auf Stationen, in denen nur bestätigte COVID-19-Fälle untergebracht sind, muß nicht darauf geachtet werden, daß sich Patienten untereinander infizieren, und das Personal kann während einer ganzen Schicht die gleiche Schutzausrüstung tragen. Wenn jedoch Pflegekräfte Patienten auf gemischtem Stationen betreuen müssen, ist vorgeschrieben, daß sie vor Betreten eines COVID-19-Patientenzimmers Schutzkleidung anlegen und diese unmittelbar nach Verlassen des Zimmers entsorgen, um zu verhindern, daß das Virus auf nicht infizierte Patienten übertragen wird, um die sie sich als nächstes kümmern müssen. Unter dieser Voraussetzung könnten zehn Schutzsets pro Tag und Patientenzimmer verbraucht werden. Durch die Trennung von COVID- von Nicht-COVID-Patienten können so erhebliche Einsparungen an Schutzausrüstungen erzielt werden. Voraussetzung dafür ist eine sorgfältige Testung aller Patienten.
Atemschutzmasken
Eine richtig angelegte N95-Atemschutzmaske schützt den Träger vor 95% der Partikel über 0,3 Mikrometer Größe. Das SARS-CoV-2-Virus selbst ist zwar noch etwas kleiner, aber die Viren verteilen sich meist als kleine Tröpfchen in der Luft und werden so durch N95-Atemschutzmasken wirksam blockiert.
Eine amerikanische Studie schätzt, daß bei einer Erkrankung von 20-30% der US-Bevölkerung etwa 4 Mrd. N95-Atemschutzmasken erforderlich wären. Rechnet man diese Zahl auf die Weltbevölkerung hoch, läge der weltweite Bedarf für die Dauer des Ausbruchs in der Größenordnung von 100 Mrd. N95-Masken: etwa 15 Mrd. in Afrika, 10 Mrd. in Lateinamerika und 20 Mrd. in Indien.
Schnelle COVID-19-Virus-Tests
Die Testtechnologie ermöglicht inzwischen in speziellen Laboren die Verarbeitung Tausender Tests pro Tag mit einem einzigen Gerät (hoher Durchsatz) sowie schnelle Testergebnisse direkt vor Ort. Die Entwicklung eines tragbaren Testgeräts durch Abbott Laboratories, das ein positives Ergebnis in nur 5 Minuten oder ein negatives Ergebnis innerhalb einer Viertelstunde liefern kann, beschleunigt die Erfassung von Patienten mit möglichen COVID-Symptomen erheblich und ermöglicht es, sie in entsprechende Einrichtungen oder den Krankenhausbereich zu verlegen, wo nur COVID-19-Patienten isoliert werden.
Versorgung leichter oder asymptomatischer Fälle
Isolierungsmaßnahmen
Jeder mit einem positiven Testergebnis auf das neuartige Coronavirus muß die Möglichkeit haben, von seinen Nachbarn, Mitbewohnern und Familienangehörigen isoliert zu werden. Das bedeutet, daß asymptomatischen oder leicht symptomatischen Personen eine kostenlose Unterbringung und Versorgung in Einrichtungen angeboten werden muß, die so ausgelegt sind, daß sie isoliert und gesund bleiben. Hotels – deren Belegungsrate derzeit im einstelligen Prozentbereich liegt – könnten zu diesem Zweck umgewidmet werden, ausgestattet mit entsprechender Schutzausrüstung für ein reduziertes Krankenhauspersonal. Auch Notunterkünfte, wie sie nach Naturkatastrophen bereitgestellt werden, wären für diese Personen geeignet.
So wurde in Wuhan vorgegangen, wo jeder positiv bestätigte Fall unter ärztlicher Aufsicht isoliert wurde, sei es in einem Krankenhaus, einer Sporthalle oder einem Hotel. Milde und asymptomatische Fälle durften dort zusammenleben und an gemeinsamen Aktivitäten teilnehmen – weit besser für ihre psychische Gesundheit, als sich zu Hause in ein Zimmer zurückzuziehen, aus Angst, ihre Lieben anzustecken! Zwei negative PCR-Tests auf das Virus im Abstand von 24 Stunden waren erforderlich, bevor die Menschen die Isolierungseinrichtungen wieder verlassen konnten. Diese Isolierungsmaßnahmen, die über Quarantäne (und Ansteckung anderer) zu Hause hinausging, trug wesentlich dazu bei, daß in Wuhan schließlich den Sieg über das Virus errungen werden konnte.
Tatsächlich ist Chinas Vorgehen in Wuhan das bisher erfolgreichste Modell zur Bekämpfung des Coronavirus.
Massentests
Da zwischen einem Viertel und der Hälfte der mit dem Coronavirus infizierten Personen nur sehr milde oder gar keine Symptome aufweisen, darf man keineswegs nur auf Krankheitssymptome schauen, um alle Infizierten zu erkennen. Großangelegte Tests in der Bevölkerung – vor allem auch bei Menschen ohne Symptome – werden es ermöglichen, möglichst alle Fälle wirksam und gezielt zu isolieren und die Kontaktverfolgung zu beschleunigen. In Südkorea wurde eine von 170 Personen getestet und diese Informationen genutzt, um Kontakte aufzuspüren, Anwohner per SMS über Infektionsfälle und Hotspots in ihrer Nähe zu alarmieren und die Ausbreitung der Krankheit einzudämmen.
Die großangelegten Schließungen, die derzeit zur Eindämmung des Coronavirus angeordnet werden, fordern in wirtschaftlicher wie in sozialer Hinsicht ihren Tribut. Angesichts der relativ niedrigen Testdichte erscheinen diese Schließungen angemessen, aber bei wirklich großangelegten Testserien könnten viel intelligentere Entscheidungen über die Aufhebung von Beschränkungen getroffen werden.
Um weltweit auf dem südkoreanischen Niveau von eins zu 170 zu testen, wären 45 Millionen Tests erforderlich. Aber bei vielen Menschen wird mehr als nur ein Test nötig sein, beispielsweise bei Personen, die negativ getestet wurden, aber kürzlich möglicherweise wieder exponiert wurden, oder bei Personen in einer Isolierungseinrichtung, die mehrfach getestet werden müssen, bevor man sie entlassen kann. Die Durchführung von 60 Millionen Tests (unter Berücksichtigung der Tatsache, daß manche Menschen mehrfach getestet werden) würde bei den derzeitigen weltweiten Testraten den größten Teil eines Jahres in Anspruch nehmen.
Die derzeit gängigsten Rachenabstrich-Tests basieren auf dem Nachweis von Komponenten des Virusgenoms. Bei diesem PCR-Test, benannt nach dem Polymerase-Kettenreaktionsverfahren, wird das genetische Material 1.000.000- bis 1.000.000.000mal vervielfältigt, um es nachweisen zu können.
Bei einem anderen Testverfahren wird kein Abstrich, sondern Blut verwendet, um nicht das Virus selbst, sondern die im Körper entstandenen Antikörper nachzuweisen. Diese Antikörper kommen bei Menschen vor, die infiziert waren, aber die Krankheit überstanden haben. Ein PCR-Test wäre bei ihnen negativ, ein Antikörpertest hingegen positiv. Mit Antikörpertests ist es möglich, potentielle Blutplasmaspender (für die Blutserumtherapie) sowie Personen zu ermitteln, die nicht mehr infiziert sind und wahrscheinlich immun sind. Wenn weitere Forschungen zeigen, daß die Immunität der Geheilten langanhaltend ist, könnte diesen Menschen unter Umständen erlaubt werden, an ihren Arbeitsplatz zurückzukehren, oder sie könnten ohne aufwendige Schutzausrüstung in gefährdeten Bereichen eingesetzt werden.
Bei einer anderen Form der Untersuchung könnten Proben unbehandelten Abwassers dazu dienen, die allgemeine Präsenz und Prävalenz des Virus in einer Kommune festzustellen.
Behandlungen und Impfstoffe
Pharmakologische Maßnahmen können auf verschiedene Weise Leben retten und Krankheiten heilen. Impfstoffe „informieren“ das Immunsystem im Voraus über einen Krankheitserreger, so daß dieser sofort bekämpft werden kann, wenn er den Körper befällt. Antivirale Medikamente zielen auf das Virus selbst ab, indem sie dessen Eindringen in die Zellen oder seine Replikation verhindern. Aus dem Blut von genesenen Patienten gewonnene oder in einem Labor hergestellte (monoklonale) Antikörper unterstützen das Immunsystem bei der Bekämpfung des Virus. Die Unterbindung von „Zytokinstürmen“ ist ein vierter Ansatz, um die gefährlichen Auswirkungen des Virus auf die Atemwege zu verringern, ohne das Virus selbst zu bekämpfen.
Wenn Sie mehr darüber lesen wollen (auf englisch), klicken Sie auf diesen Link: “Pharmaceutical Interventions to Defeat COVID-19.”
Impfstoffe
Impfstoffe werden vorbeugend eingesetzt, um Menschen vor Erkrankungen zu schützen, indem sie dem Immunsystem eine „Vorwarnung“ geben, Abwehrkräfte gegen etwas aufzubauen, das dem Erreger ähnlich ist, aber selbst keinen Schaden anrichtet. Menschen, die gegen eine Krankheit geimpft sind, können diese schnell abwehren, wenn sie mit ihr in Kontakt kommen, da ihr Körper bereits darauf vorbereitet ist.
In der ersten Phase der Impfstoffentwicklung geht es darum, die Sicherheit der neuen Vakzine festzustellen. Wenn die Studienergebnisse vielversprechend sind, wird in den nächsten Prüfphasen die Wirksamkeit des Impfstoffs bestimmt. Dann müssen die Produktionskapazitäten entwickelt werden, um mit der Massenanwendung beginnen zu können. Diese wichtigen Prüfphasen sind der Grund dafür, daß die Entwicklung und Herstellung eines Impfstoffs mindesten 12-18 Monate in Anspruch nimmt.
Antivirale Medikamente
Sobald das Virus im Körper Fuß gefaßt hat, können Behandlungen das Eindringen des Virus in die Zellen verhindern, seine Vermehrung stören oder es gezielt der Zerstörung durch das Immunsystem aussetzen.
Mehrere bereits eingeführte Medikamente werden derzeit für den Einsatz gegen COVID-19 getestet:
- Avigan (Favilavir / Favipiravir) – ein von Fujifilm in Japan entwickeltes Grippemittel, das in China eingesetzt wurde und in mehreren Ländern, darunter die Vereinigten Staaten, Japan und Deutschland, erprobt wird.
- Remdesivir – ein ursprünglich von Gilead Sciences in den USA entwickeltes Medikament zur Bekämpfung der Ebola.
- Plaquenil (Hydroxychloroquin) und Chloroquin – ursprünglich zur Behandlung der Malaria entwickelt, werden diese Medikamente auch bei Autoimmunerkrankungen eingesetzt. Auf der ganzen Welt laufen Versuche, und viele Krankenhäuser setzen Hydroxychloroquin trotz teilweise schwerer Nebenwirkungen bei COVID-19-Patienten ein. Cloroquin in Kombination mit dem Antibiotikum Azithromycin scheint sogar noch wirksamer zu sein.
Antikörper sind Immunstrukturen, die sich an Krankheitserreger anlagern, sie deaktivieren, ihr Eindringen in Zellen verhindern oder sie zur Zerstörung durch das Immunsystem markieren. Sie können im Labor hergestellt werden, wobei Hefen, Mäuse oder andere Tiere als „Produktionsstätten“ dienen. Mindestens ein Dutzend Gruppen arbeiten weltweit an der Entwicklung solcher monoklonalen Antikörper gegen das Coronavirus.
Plasma von geheilten Patienten
Das Blut von geheilten COVID-19-Patienten enthält Antikörper, die von seinem Immunsystem gebildet wurden, um das Virus zu beseitigen. Von solchen Menschen gespendetes Blut kann schwerkranken Corona-Patienten transfundiert werden, um deren Immunsystem bei der Bekämpfung der Krankheit zu unterstützen. In vielen Krankenhäusern wird dieses Verfahren bereits angewendet, und über die sozialen Medien werden geheilte COVID-19-Patienten zu Blutspenden aufgerufen, um anderen zu helfen.
Lungenprobleme verhindern
Es gibt einige Medikamente, mit denen nicht das Virus selbst bekämpft wird, sondern die dazu dienen, die Sterblichkeit und die Symptome von COVID-19 zu reduzieren.
Im fortgeschrittenen Stadium der Krankheit, wo sich schwere und lebensbedrohliche Atemwegsprobleme entwickeln, kommt es häufig zu übermäßigen Reaktionen des körpereigenen Immunsystems, wobei neben den infizierten Lungenzellen auch gesunde Lungenzellen geschädigt werden. Zwei bereits für andere Erkrankungen zugelassene monoklonale Antikörper – Kevzara (Sarilumab) und Actemra (Tocilizumab) – sollen dazu dienen, diese überschießende Aktivität des Immunsystems zu reduzieren. Zum gleichen Zweck werden auch völlig neue monoklonale Antikörper entwickelt.
Steroide können eingesetzt werden, um die Autoimmunreaktion zu reduzieren, obwohl sie als Nebenwirkung das Immunsystem schwächen.
Soziale Stabilität
Die gesellschaftliche Stabilität muß bewahrt bleiben, und Kranke müssen bereit sein, die öffentlichen Gesundheitsmaßnahmen zu befolgen.
Krankengeld, Kurzarbeitergeld, Grundsicherung
Man kann von Menschen nicht verlangen, zu Hause zu bleiben, wenn sie auf ihre tägliche Arbeit angewiesen sind, um ihren Lebensunterhalt zu bestreiten. Man kann von Obdachlosen nicht verlangen, zu Hause zu bleiben.
Beschäftigte müssen krankgeschrieben werden, damit sie in häusliche Quarantäne gehen können. Den Unternehmen müssen Darlehen und Zuschüsse gewährt werden, damit sie arbeitsunfähige Mitarbeiter weiter bezahlen können. Selbständigen, die von solchen Programmen nicht erfaßt werden, muß der Staat direkte Hilfe leisten. In Isolierungseinrichtungen für positiv getestete Fälle müssen auch Obdachlose aufgenommen werden, um sie wie alle anderen auch zu versorgen.
Moratorium auf Zwangsversteigerungen, Zwangsräumungen und Stromsperren
Das Grundeinkommen zur Sicherung der Lebensführung wird bei vielen nicht ausreichen, um Hypotheken, Miete, Nebenkosten und Autokredite zu bezahlen. Zwangsvollstreckungen, Zwangsräumungen und die Abschaltung von Versorgungseinrichtungen (einschließlich Internet und Telefon) müssen während der Ausgangsbeschränkungen ausgesetzt werden, und Zahlungen für Hypotheken und Privatkredite sollten optional erfolgen. Betroffene mittelständische Unternehmen müssen direkte Hilfen beantragen können.
Stabilisierung des Finanzsystems
Im Finanzsystem der Welt, insbesondere in der transatlantischen Welt, haben sich Billiarden von Dollar an Finanzinstrumenten aufgehäuft, die niemals bedient werden können. Es sollte nicht versucht werden, derartige Finanzwerte zu erhalten. Der jetzt einsetzende Finanzkrach mag zwar durch das Coronavirus ausgelöst worden sein, aber die Bedingungen für den Zusammenbruch sind durch die katastrophale Finanzpolitik der letzten Jahrzehnte entstanden. Wie Lyndon LaRouche anhand seiner Tripelkurve anschaulich dargestellt hat, ist die reale Produktivität vieler sogenannter „westlicher“ Nationen (einschließlich der Vereinigten Staaten) in den letzten Jahrzehnten pro Kopf gesunken, was sich mit dem Zusammenbruch der Sowjetunion noch beschleunigt hat, während die Finanzmärkte in hohem Tempo ausgedehnt wurden.
Auf ihrem dringenden Gipfeltreffen müssen die Staats- und Regierungschefs der Vereinigten Staaten, Rußlands, Chinas und Indiens die Notwendigkeit einer geordneten Konkursneuordnung der Finanzmärkte in Angriff nehmen, um die Voraussetzungen dafür zu schaffen, daß die Geschäftsbanken eine nützliche Rolle bei der Finanzierung des globalen Wirtschafts- und Gesundheitswiederaufbaus spielen können.
Soziale Distanzierung / nicht-medizinische Maßnahmen
Schließung nicht notwendiger Geschäfte
Menschen, deren tägliche Arbeit für das Funktionieren der Gesellschaft nicht essentiell ist, sollten zu Hause bleiben. Die erforderlichen finanziellen und logistischen Vorkehrungen für ihren Lebensunterhalt müssen sichergestellt werden.
Masken
Jeder muß eine Atemschutzmaske tragen, wenn mehrere Menschen unterwegs sind (was auf ein absolutes Minimum beschränkt werden sollte). Dies bietet den Trägern selbst nur einen gewissen Schutz vor Infektion, doch verringert sich die Möglichkeit, daß der Träger die Krankheit verbreitet. Auch unwillkürliche Gesichtsberührungen werden dadurch vermieden.
Händewaschen / Hygiene
Häufiges Händewaschen mit Seife kann dazu beitragen, die Ausbreitung des Coronavirus einzudämmen, ebenso wie die Verwendung von alkoholbasierten Händedesinfektionsmitteln.
Aber es gibt mehr als eine Dreiviertel Milliarde Menschen auf diesem Globus, die keinen Zugang zu sauberem Wasser haben. Zweieinhalb Milliarden Menschen haben keinen Zugang zu anständigen sanitären Anlagen. Der Preis, den Menschen dafür zahlen, ist immens. Laut einem CDC-Faktenblatt in Lancet sterben jedes Jahr 800.000 Kinder unter fünf Jahren an Durchfallerkrankungen. Der Mangel an sanitären Einrichtungen sowie an Trink- und Toilettenspülwasser führt weltweit zu 88% der Todesfälle durch Durchfallerkrankungen.
Einen Ort ohne sanitäre Einrichtungen aufzufordern, häufiges Händewaschen zu praktizieren, ist sowohl beleidigend als auch töricht. Mit einem Sofortprogramm muß überall für den Einrichtung sanitärer Einrichtungen gesorgt werden, ergänzt durch die Bereitstellung von Händedesinfektionsmitteln.
Kontaktverfolgung
In den Vereinigten Staaten kann die detaillierte Kenntnis der NSA über den Aufenthaltsort aller Personen, die ein Mobiltelefon besitzen, auch einem guten Zweck dienen. So könnten Personen, die sich in der Nähe eines Infizierten aufgehalten haben, per SMS benachrichtigt werden. Diese Methode hat sich in Südkorea bewährt, um den Menschen eine bessere Kenntnis ihres Expositionsrisikos zu vermitteln, und ist Teil des bemerkenswerten Erfolgs, den das Land bei der Eindämmung der Coronapandemie erzielt hat.
Reisebeschränkungen
Wenn Tests in ausreichend hoher Dichte durchgeführt werden, um eine Vorstellung der unterschiedlichen Inzidenz des Virus in verschiedenen Gebieten zu erhalten, können Reisebeschränkungen sinnvoll sein, um die Ausbreitung des Virus aus sogenannten Hotspots zu verhindern. Dies erscheint vor allem dann angebracht, wenn die erste Welle der Pandemie eingedämmt ist.